Basal und Bolus im Alter: Vereinfachen ohne Genauigkeit
Im höheren Lebensalter verändert sich das tägliche Diabetes-Management: Routinen, Motorik, Sehkraft und Gedächtnis können schwanken, während Sicherheit und Präzision wichtig bleiben. Dieser Artikel zeigt, wie sich Basal‑ und Bolus‑Therapie praktisch vereinfachen lassen – mit klaren Abläufen, kluger Hilfsmittelauswahl und alltagstauglichen Checklisten für Betroffene und Angehörige.
Mit steigendem Alter zählt nicht nur, was medizinisch wirksam ist, sondern auch, was sich im Alltag verlässlich umsetzen lässt. Eine vereinfachte Basal‑Bolus‑Routine kann Stress reduzieren, Hypoglykämien vorbeugen und die Selbstständigkeit stärken – ohne auf Genauigkeit zu verzichten. Entscheidend sind klare Zeitfenster, geeignete Hilfsmittel (z. B. gut ablesbare Insulinpens und kontinuierliche Glukosemessung) sowie einfache Regeln für Essen, Bewegung und Dokumentation. Pflegepersonen und Familien können mit kleinen Aufgaben wie Erinnerungen oder Sensorkontrollen sinnvoll unterstützen.
Diabetes Management Tipps ab 60: alltagstauglich und sicher
Ab 60 profitieren viele Menschen von stabilen, leicht erinnerbaren Abläufen: Basalinsulin täglich zur gleichen Zeit, Bolusgaben erst nach Prüfen der geplanten Kohlenhydrate und des aktuellen Glukosewerts. Eine fixe „Standardportion“ für häufige Mahlzeiten kann Dosierungsfehler vermeiden. Praktisch sind Erinnerungsfunktionen am Smartphone oder an der Uhr, schriftliche Tagespläne und eine übersichtliche Medikamentenliste. Regelmäßige Überprüfungen von Nierenfunktion, Sehvermögen und Feinmotorik helfen, Dosen bei Bedarf anzupassen. Für Notfälle sollten Traubenzucker und ein Hinweis auf bestehende Erkrankungen griffbereit sein.
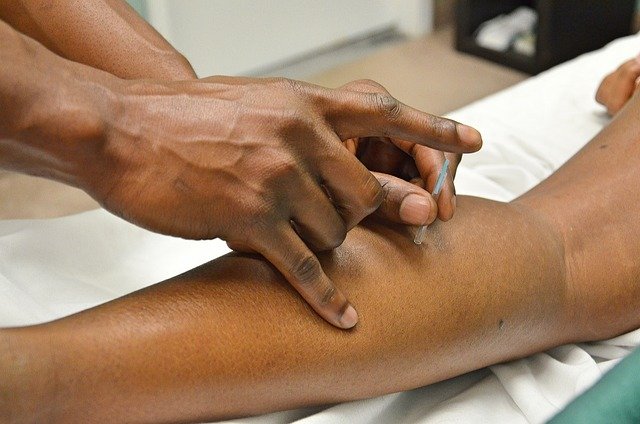
Insulin Injektionsstellen rotieren bei Senioren: warum und wie?
Konsequente Rotation beugt Lipohypertrophien vor, die Wirkung und Vorhersagbarkeit der Insulinaufnahme verschlechtern können. Geeignete Bereiche sind Bauch (außer um den Nabel), Oberschenkelaußenseite, Gesäß/oberer Hüftbereich und Oberarme. Eine einfache Methode ist das „Wochenraster“: jeden Wochentag einer Zone zuordnen und innerhalb der Zone jeweils 1–2 Fingerbreit versetzen. Für viele ältere Menschen sind kurze Nadeln (z. B. 4 mm) ausreichend, um subkutan zu injizieren. Vor jeder Injektion die Haut kurz kontrollieren; verhärtete oder gerötete Areale meiden. Eine Lupe oder gute Beleuchtung erleichtert die Sichtprüfung.
Kontinuierliche Glukosemessung: Vorteile im Alltag
Kontinuierliche Glukosemessung (CGM) reduziert Fingerpieks, warnt vor Unter‑ und Überzuckerungen und zeigt Trends. Für ältere Menschen bedeutet das mehr Sicherheit, besonders nachts oder bei veränderter Essenslust und Aktivität. Alarme können an Angehörige oder Pflegekräfte geteilt werden, was das gemeinsame Management erleichtert. Viele Systeme erfordern keine regelmäßige Kalibration; Daten lassen sich als Wochenmuster auswerten, um Basalzeiten, Mahlzeitenboli oder Zwischenmahlzeiten anzupassen. Wer keine Smartphone‑Nutzung wünscht, kann meist ein Lesegerät wählen.
CGM‑Optionen für Rentner in Deutschland
Für Rentner in Deutschland kommen mehrere Systeme infrage. Die Wahl hängt von Hautverträglichkeit, Lesbarkeit, Alarmwünschen, Smartphone‑Kompatibilität und Unterstützung durch lokale Dienste in Ihrer Region ab. Unter bestimmten Voraussetzungen übernehmen gesetzliche Krankenkassen die Kosten (z. B. bei intensivierter Insulintherapie und dokumentiertem Nutzen). Schulungen durch Diabetes‑Teams sind wichtig, damit Alarme sinnvoll eingestellt und Daten verstanden werden. Vor dem Start lohnt ein Probetragen mit Pflastertest, insbesondere bei empfindlicher Haut, sowie die Klärung, ob ein separates Lesegerät bevorzugt wird.
Insulinpens im Vergleich für Ältere: Handhabung und Lesbarkeit
Für sicheres Dosieren sind Haptik und Ablesbarkeit entscheidend. Nützlich sind große, kontrastreiche Skalen, klare Klickgeräusche pro Einheit, geringer Drehwiderstand und rutschfeste Oberflächen. Manche wiederverwendbare Pens speichern die letzte Dosis und Uhrzeit digital, was die Dokumentation vereinfacht. Einwegpens verringern Handhabungsschritte, während wiederverwendbare Modelle oft bessere Griffigkeit bieten. Wichtig ist die Kompatibilität mit dem verordneten Insulin. Wer zittert oder eine schwache Handkraft hat, sollte verschiedene Modelle in der Praxis testen; auch Kappen und Nadeln sollten sich leicht abnehmen lassen.
Im Folgenden finden Sie realistische Preis- und Produktbeispiele. Angaben sind Schätzungen und können variieren; Erstattungen hängen von Versicherungsstatus, Verträgen und Indikation ab.
| Produkt/Service Name | Provider | Key Features | Cost Estimation |
|---|---|---|---|
| FreeStyle Libre 3 (CGM) | Abbott | 14‑Tage‑Sensor, App/Lesegerät, diskret | ca. €60 pro Sensor (14 Tage) selbst bezahlt; GKV oft erstattungsfähig, Zuzahlung i. d. R. €5–10 pro Packung |
| Dexcom G7 (CGM) | Dexcom | 10‑Tage‑Sensor, Echtzeit‑Alarme, Smartphone‑Integration | ca. €60–70 pro Sensor (10 Tage) selbst bezahlt; häufig GKV‑Erstattung, Zuzahlung wie oben |
| Guardian Sensor 4 (CGM) | Medtronic | 7‑Tage‑Sensor, Integration in Pumpensysteme | ca. €70–80 pro Sensor; Erstattung abhängig von Vertrag/Indikation |
| NovoPen 6 (Insulinpen) | Novo Nordisk | wiederverwendbar, Dosis‑Historie digital | Pen einmalig ca. €40–60; Insulin per Rezept, gesetzliche Zuzahlung je Packung |
| SoloStar (Insulinpen) | Sanofi | Einwegpen für z. B. Insulin glargin | Pen im Insulinpreis enthalten; gesetzliche Zuzahlung meist €5–10 pro Packung |
| KwikPen (Insulinpen) | Eli Lilly | Einwegpen für z. B. Insulin lispro | Pen im Insulinpreis enthalten; gesetzliche Zuzahlung meist €5–10 pro Packung |
Preise, Tarife oder Kostenschätzungen, die in diesem Artikel genannt werden, basieren auf den neuesten verfügbaren Informationen, können sich jedoch im Laufe der Zeit ändern. Eine eigenständige Recherche wird vor finanziellen Entscheidungen empfohlen.
Praktische Details zur Anwendung und Vereinfachung
- Dosisabstimmung: Ein fester Basalzeitpunkt erleichtert die Routine. Bei unregelmäßigem Essen kann ein konservativer Bolus mit kleiner Korrektur nach dem Essen sicherer sein, insbesondere bei veränderter Magenentleerung.
- Dokumentation: Wochenplaner mit Mahlzeiten, Dosen und Glukosewerten unterstützen beim Erkennen von Mustern. Wer mag, nutzt Apps oder Lesegerät‑Berichte; Ausdrucke helfen in Sprechstunden.
- Umgebung: Gute Beleuchtung, ruhige Plätze und eine rutschfeste Unterlage verringern Fehler. Verbrauchsmaterialien am selben Ort lagern; Insulin vor Sonnenlicht schützen.
- Unterstützung: Angehörige oder Pflegekräfte können Sensorwechsel, Erinnerung an Basalzeiten oder das Prüfen von Warnmeldungen übernehmen – abgestimmt mit dem Behandlungsteam.
Sicherheitsaspekte bei Hypo‑ und Hyperglykämien
Unterzuckerungen äußern sich im Alter teils unspezifisch (z. B. Verwirrtheit oder Sturzneigung). CGM‑Alarme sollten individuell gewählt werden; nachts sind moderat höhere Untergrenzwerte oft sinnvoll. Bei wiederholten Hypos kann eine Reduktion der Basaldosis oder ein Wechsel der Bolusstrategie in Absprache mit dem Team erwogen werden. Bei erhöhten Werten helfen Trendpfeile und Notizen zu Mahlzeiten, um Muster zu finden, statt häufige Korrekturen zu stapeln.
Fazit
Im höheren Lebensalter gelingt eine präzise und zugleich alltagsnahe Insulintherapie, wenn Abläufe vereinfacht, Injektionsstellen konsequent rotiert und Hilfsmittel mit Blick auf Lesbarkeit, Alarme und Handhabung gewählt werden. Kontinuierliche Glukosemessung verbessert Transparenz und Sicherheit, während gut passende Insulinpens das Dosieren erleichtern. Mit klaren Routinen, verständlicher Dokumentation und passender Unterstützung bleibt Genauigkeit erreichbar – ohne die tägliche Belastung zu erhöhen.
Dieser Artikel dient ausschließlich zu Informationszwecken und stellt keine medizinische Beratung dar. Bitte wenden Sie sich für eine persönliche Einschätzung und Behandlung an qualifiziertes medizinisches Fachpersonal.